坐骨神経が「捕まる」4つの関所|梨状筋・膝窩・腓骨管・足根管を図解で解説
久留米市の腰痛専門整体院 整体ポノの髙田です。
「MRIでヘルニアと言われたけど、手術は必要ないと言われた。でも痛みは全然引かない」
「整骨院で腰をほぐしてもらっても、次の日にはまた足がしびれる」
当院にはそういった方が、久留米市内はもちろん、佐賀や筑後川を越えて遠方からもご来院されます。
そのほぼ全員に共通していることが一つあります。
坐骨神経が、腰以外の場所で「捕まって」いるのです。
「坐骨神経痛=腰の問題」という思い込みが、治療を遠回りにしている
坐骨神経は、腰の神経根(L4〜S3)から始まり、お尻・太もも裏・膝裏・ふくらはぎ・足先まで伸びる、全身で最も長く太い末梢神経です。その全長は約1〜1.5メートルにも達します。
これほど長い神経ですから、「痛みが出る場所」と「神経が捕まっている場所」が、まったく異なることが頻繁に起きます。
足の裏がジンジンするからといって、問題が足にあるとは限りません。 お尻の奥が痛いからといって、椎間板だけが犯人とも限りません。
坐骨神経の通り道には、筋肉が硬くなると神経が「引っかかる」ポイントが4か所あります。当院ではこれを**「関所」**と呼んでいます。
この記事では、その4つの関所と、それぞれで何が起きているのかを解説します。
なぜ「圧迫」より「牽引(引っ張り)」のほうが危険なのか
関所の話に入る前に、一つ重要な前提をお伝えします。
神経の痛みというと「圧迫されている」イメージを持つ方が多いのですが、実は神経にとって最もダメージが大きいのは「引き伸ばされ続けること(牽引)」です。
以下の図をご覧ください。健康な神経と、問題を抱えた神経の違いが一目でわかります。
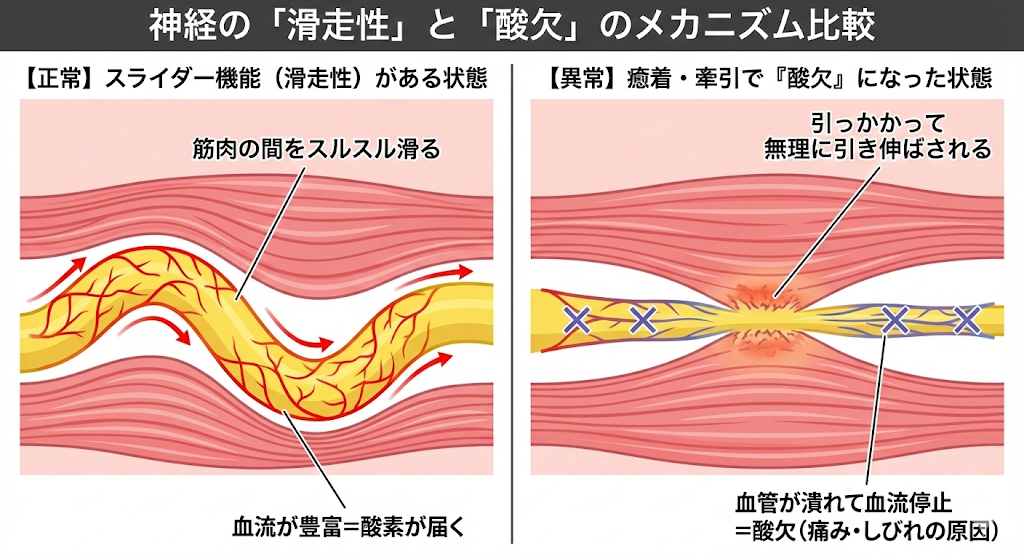
健康な神経は、身体を動かすたびに筋肉や筋膜の間をスルスルと滑ります。これを**スライダー機能(滑走性)**といいます(図の左側)。
ところが、関所のどこかで神経が「癒着」したり「引っかかった」りすると、歩くたびに神経が無理やり引き伸ばされます(図の右側)。
この牽引ストレスが積み重なると、神経の内部を走る微細な毛細血管(Vasa Nervorum:神経栄養血管)が潰れ始めます。結果として神経そのものが**「酸欠(虚血)」**状態に陥り、慢性的な痛みとしびれが生じます。
実際に、神経を8%伸ばすと内部の血流が約50%低下し、15%伸ばすと血流がほぼ完全に停止するという実験データがあります(※1)。歩いたり座ったりするだけで、こういった負荷が関所ごとにかかり続けているのです。
→ 詳しくは:なぜ痛みは消えないのか?「神経の酸欠」と「センサーの誤作動」を生理学から解説
では、坐骨神経が具体的にどこで捕まりやすいのか、4つの関所を見ていきましょう。まずは全体像のマップで位置を確認してください。
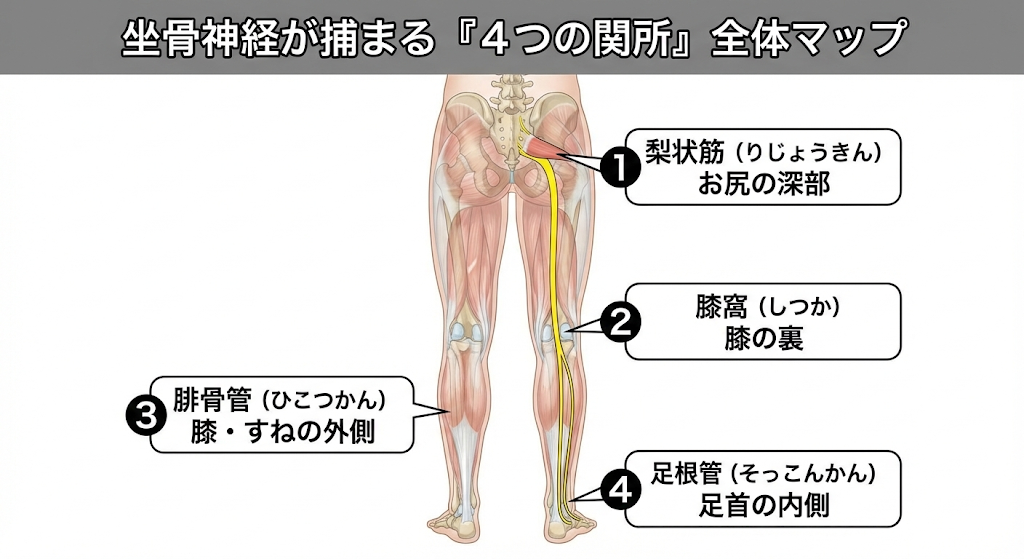
関所① 梨状筋(りじょうきん)——お尻の深部
こんな症状が出やすい: 長時間座っていると痛みが増す/お尻の奥に重だるさがある/椅子から立ち上がるときにズキっとくる
梨状筋は、仙骨(背骨の一番下の骨)と大腿骨(太ももの骨)をつなぐ、お尻の深部にある筋肉です。
坐骨神経はこの梨状筋の下を通って大腿部へと向かいます。梨状筋が硬くなったり、過緊張を起こしたりすると、まるで万力のように坐骨神経を締め付けます。これが「梨状筋症候群(りじょうきんしょうこうぐん)」です。
知っておきたいこと:人によって神経の通り道が違う
実は、坐骨神経と梨状筋の位置関係には個人差があります。Beaton-Anson分類という系統的な分類体系によれば、標準的な走行(梨状筋の下を通る)はType Aで全体の約90%。残り10%以上に何らかのバリエーションが存在します。
特に注目すべきは東アジア人での出現頻度で、坐骨神経が梨状筋を貫通・上方通過するバリエーションは約**31%**と、米国(11%)・欧州(14%)と比較して有意に高いことがメタ解析で示されています(※2)。
こうした方は、梨状筋が少し硬くなっただけで神経を刺激しやすく、梨状筋症候群を発症しやすい体質といえます。
診察で使う確認テスト(FAIR テスト)
股関節を「曲げて(Flexion)・内側に寄せて(Adduction)・内側に回す(Internal Rotation)」ことで梨状筋を引き伸ばします。この動作でお尻から足にかけての痛みが誘発される場合、梨状筋症候群が疑われます。
関所② 膝窩筋(しつかきん)——膝の裏
こんな症状が出やすい: 膝裏が「つっぱる」感じがある/膝を完全に伸ばすと痛い/ふくらはぎのしびれや重だるさがある
膝の裏側は「膝窩(しつか)」と呼ばれ、坐骨神経がここで脛骨神経と総腓骨神経に分岐します。
ここに関しては「膝窩筋の過緊張」が問題になることが多いです。膝窩筋は膝関節の安定を担う小さな筋肉ですが、股関節や足首の動きが崩れると過剰に働き始め、膝裏で神経をとらえてしまいます。
「膝裏がつっぱる」という感覚に覚えがある方は要注意です。これは膝そのものではなく、この部分で神経が引っかかっているサインの可能性があります。
関所③ 腓骨管(ひこつかん)——すね・膝の外側
こんな症状が出やすい: すねの外側や足の甲がしびれる・だるい/足首の力が抜ける感じがある/長時間座った後に立ち上がると足に力が入りにくい
総腓骨神経は膝の外側(腓骨頭:ひこつとう)を回り込み、長腓骨筋という筋肉と腓骨の間の狭い隙間(腓骨管)を通過します。この部分は骨と筋肉にはさまれており、外部からの圧迫にも、神経の牽引にも非常に脆弱です。
すねの外側や足の甲の感覚がおかしい、という訴えがある方は、腰椎ではなくこの腓骨管レベルでの神経障害も疑います。
電気生理学的検査(神経伝導検査)では、腓骨頭を跨ぐ伝導速度の低下(10 m/s以上の差)や複合筋活動電位の振幅低下で絞扼部位を特定します。また高解像度超音波では、腓骨頭における神経断面積(CSA)のカットオフ値を11.7 mm²とした場合に感度85%・特異度90%での診断が可能であるという報告もあります(※3)。
腓骨管症候群はこんな人に多い
脚を組む習慣がある方、農業などで長時間しゃがむ仕事をしている方、急激に体重が落ちた方(神経周囲の脂肪クッションが減少する)などにリスクが高いことが知られています。
関所④ 足根管(そっこんかん)——足首の内側
こんな症状が出やすい: 足の裏やかかとがジンジン・ビリビリする/夜に足の裏が熱く感じる/歩くと足裏が痛む
足首の内側(内果:ないか)の後ろには、後脛骨神経(こうけいこつしんけい)が通る「足根管」というトンネルがあります。このトンネルは骨と屈筋支帯(くっきんしたい)という靭帯で囲まれており、神経が逃げ場を失いやすい構造をしています。
「足の裏がジンジンする」という症状の多くは、腰椎の問題と思われがちですが、この足根管でのトラブルが原因になっているケースが少なくありません。
2026年に更新された系統的レビューによると、各診断ツールの感度は以下の通りです(※4)。
| 診断ツール | 中央値感度 |
| チネル徴候 | 78.5% |
| 神経圧迫テスト | 79% |
| 感覚神経伝導速度検査 | 84% |
足根管症候群の診断に使われるチネル徴候(内果の後ろをコツコツ叩いて足底にビリビリ感が走るか)は感度78.5%と、比較的信頼性の高い徒手検査の一つです。また超音波で後脛骨神経の断面積(CSA)が15 mm²以上の場合、特異度100%での診断が可能という報告もあります。
1人の患者さんの中に、複数の関所が重なる
ここで重要なポイントをお伝えします。
臨床では、1人の患者さんの中に、これらの関所が複数同時に存在することがほぼ当たり前です。
たとえば「L4/L5のヘルニア+梨状筋症候群+腓骨管症候群」というケースは珍しくありません。これは「ダブルクラッシュ症候群(二重絞扼)」と呼ばれる現象で、一か所の神経圧迫が別の場所の神経を脆弱にする、という神経生理学的なメカニズムが背景にあります。UptonとMcComasが1973年に提唱したこの概念は、その後の研究で「近位での軸索輸送阻害が末梢の代謝を低下させ、わずかな刺激でも発症を誘発する」というメカニズムとして裏付けられています(※5)。
病院でヘルニアを指摘されても痛みが取れない理由の一つは、ヘルニア以外の「関所」にある機能的な問題が見過ごされているからです。
当院での評価の流れ
整体ポノでは、初回に60分以上かけて4つの関所すべてを含む全身評価を行います。
それぞれの関所について:
- 神経の滑走性(スライダー機能)は保たれているか
- 筋肉の過緊張や癒着はないか
- 関節の動きの連鎖は正常か
を徒手検査で確認します。画像には写らない「機能の問題」を見つけるために、最も力を入れているのがこの検査プロセスです。
→ 腰痛との関係は:腰痛についての考え方
まとめ:痛い場所より「捕まっている場所」を探す
- 坐骨神経は腰から足まで1メートル超の長さがあり、複数の場所で「捕まる(絞扼される)」ことがある
- 主な関所は①梨状筋②膝窩③腓骨管④足根管の4か所
- 問題の本質は「圧迫」より「神経の牽引と酸欠」にある
- 複数の関所が同時に関与していることが多い(ダブルクラッシュ症候群)
- 痛みのある場所と原因のある場所は、しばしば別の場所にある
「この4つの関所、自分はどこが問題なんだろう?」と気になった方、まずはLINEでご相談ください。
※ご相談のみでも構いません。無理な勧誘は行っていません。
関連記事:
※本記事は情報提供を目的としたものであり、診断・治療行為ではありません。症状が強い場合や急激に悪化する場合は、医療機関へのご受診をお勧めします。
参考文献
※1 Lundborg G, et al. “Blood flow in human ulnar nerve in acute compression.” Chir Main. / “Effects of graded compression on intraneural blood flow.” Semanticscholar.
※2 Poutoglidou F, et al. “Sciatic Nerve Variants and the Piriformis Muscle: A Systematic Review and Meta-Analysis.” Cureus. 2020.
※3 ”Establishing the Diagnostic Cutoff Value of Ultrasonographic Measurement for Common Fibular Neuropathy.” E-ARM. 2020-2024.
※4 ”Diagnostic Accuracy and Evidence Levels for Tarsal Tunnel Syndrome.” Systematic Review. 2023-2026 (JBJS/PMC).
※5 Upton ARM, McComas AJ. “The double crush in nerve entrapment syndromes.” Lancet. 1973. / “Double crush syndrome and axonal transport.” J Clin Med. 2025.


コメント